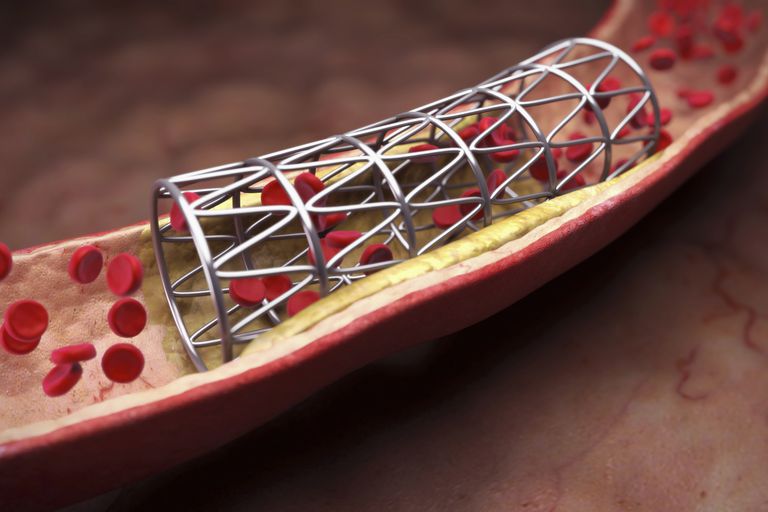
El advenimiento de la angioplastia y la colocación de stents ha revolucionado la terapia de la enfermedad arterial coronaria. En lugar de tomar muchos medicamentos para la angina, y en lugar de someterse a una cirugía de derivación mayor, una persona con placas arteriales coronarias significativas puede someterse a un procedimiento de cateterismo ambulatorio en el que el bloqueo se dilata con un balón (angioplastia) y la arteria se mantiene abrir con un stent.
El stent se ha vuelto tan rutinario y conveniente, y las imágenes de antes y después de la arteria enferma son tan llamativas (incluso un niño de 5to grado típico quedaría impresionado), que los beneficios de este procedimiento son intuitivamente obvios tanto para el médico como para el paciente. En consecuencia, muchas, sino la mayoría, de las prácticas de cardiología se han basado casi exclusivamente en stent.
Una cascada de problemas
Pero debajo de la superficie, el uso de la angioplastia y los stents siempre ha creado nuevos problemas, que requieren nuevas soluciones, que a su vez crean nuevos problemas. La cascada del problema — solución — problema — solución — el problema ha sido así:
En los primeros días, la angioplastia se usaba sola. La placa se rompió con un globo, abriendo la arteria bloqueada. Pero rápidamente se hizo evidente que una proporción sustancial de pacientes experimentaron reestenosis, el rebrote de tejido, en respuesta al trauma de la angioplastia, que gradualmente bloquearía la arteria nuevamente.
Stents (tubos de malla metálicos expandibles) se desarrollaron para mantener la arteria abierta después de la angioplastia y disminuir la reestenosis. Los stents convencionales de metal desnudo (BMS) ayudaron bastante (reduciendo el riesgo de reestenosis en aproximadamente la mitad), pero el incidente de reestenosis se mantuvo lo suficientemente alto como para ser problemático. Así que se desarrollaron stents liberadores de fármacos (DES).
Estos DES están recubiertos con uno de los varios medicamentos que inhiben el crecimiento tisular, y como resultado, el problema de la reestenosis se ha minimizado.
Pero con el uso generalizado de DES, se reconoció el problema de la trombosis tardía del stent. La trombosis del stent, la coagulación repentina y generalmente catastrófica de la arteria coronaria en el sitio del stent, siempre ha sido un problema durante algunas semanas o meses después de la colocación del stent. El riesgo de trombosis temprana del stent se ve enormemente disminuido por el uso de dos fármacos antiplaquetarios que inhiben la coagulación (la denominada terapia doble antiagregante plaquetaria o DAPT, por sus siglas en inglés).
Pero luego la trombosis del stent — tardío (trombosis que ocurre un año o más después de la colocación del stent) se convirtió en un problema obvio con el uso generalizado del DES. Si bien el incidente tardío de la trombosis del stent sigue siendo bastante bajo, se estima que ocurre en uno de cada 200 pacientes (300 pacientes cada año después del primer año), casi siempre es un evento catastrófico que ocasiona la muerte o un daño cardíaco mayor. Is Se piensa que el riesgo de trombosis tardía del stent es mayor con DES que con BMS, probablemente porque el fármaco que inhibe el crecimiento tisular deja el metal del stent expuesto a la sangre y, por lo tanto, desencadena la coagulación. Leer sobre el problema actual de la trombosis del stent. Debido a la amenaza de la trombosis tardía, ahora se recomienda que el DAPT se continúe durante al menos un año después de la colocación del stent. Pero la nueva información que proviene del estudio DAPT recientemente publicado (noviembre de 2014) está causando que muchos médicos recomienden que el DAPT se continúe durante al menos 30 meses después de la colocación del stent, y posiblemente para siempre.
Desafortunadamente, DAPT causa dificultades sustanciales en muchos pacientes. Los pacientes que toman DAPT son mucho más propensos a problemas de sangrado, algunos de los cuales pueden ser potencialmente mortales. Los traumas significativos (como un accidente automovilístico) mientras toma DAPT pueden convertir una lesión moderada en una mortal.
- Y controlar el sangrado durante la cirugía en un paciente que toma DAPT es casi imposible, por lo que casi ningún cirujano operará con un paciente que tome estos medicamentos. Al mismo tiempo, la evidencia muestra que si el DAPT se interrumpe por algún motivo después de la colocación de un stent, incluso varios años después de la colocación del stent, hay un aumento inmediato en el incidente de la trombosis del stent.
Lea más acerca de DAPT.
Entonces los pacientes después de recibir un stent pueden encontrarse en un lugar insostenible. Su cirujano puede estar insistiendo en que suspendan su DAPT para que puedan extirparle la vesícula biliar o reemplazar su cadera, y su cardiólogo puede estar insistiendo en que nunca detenga su DAPT, por ningún motivo.
Hacer la pregunta correcta
- Demasiados cardiólogos comienzan con el hecho de que los stents son obviamente el tratamiento de elección, y luego preguntan, Dado que se requiere un stent, ¿cómo puedo optimizar el resultado de mi paciente? Si asiste a cualquier cardiología moderna Conferencia, encontrará varios expertos encerrados en debates polémicos sobre la optimización de los resultados de los pacientes después del uso de stents. ¿Debería usarse BMS en lugar de DES después de todo? ¿Es la última generación de DES más segura que las generaciones anteriores? ¿Se debe administrar DAPT por 6 meses, 12 meses, 30 meses, para siempre? ¿Qué sucede con los pacientes con stent que tienen problemas de sangrado o que necesitan cirugía?
Si usted es un paciente con enfermedad arterial coronaria y su médico le recomienda un stent, debe colocar la señal de alto y pedirle a su médico que reconsidere su premisa. Teniendo en cuenta los problemas y preguntas sin respuesta que acompañan el uso de cualquier stent, ¿es realmente necesario un stent? ¿Hay otros tratamientos disponibles que puedan aplicarse antes de recurrir a un stent?
Si tiene un síndrome coronario agudo (angina inestable o un ataque al corazón), es probable que su médico tenga razón. Usted se encuentra en un peligro inmediato considerable debido a una placa de la arteria coronaria inestable, y la angioplastia / colocación de stent es probablemente el mejor enfoque para estabilizar su estado cardíaco.
Pero si usted solo sufre de angina estable, o si tiene un bloqueo significativo que no produce ningún síntoma, entonces la angioplastia y la colocación de stent no son la única opción, y probablemente no sea la mejor opción. Los resultados generalmente son tan buenos o mejores con la terapia médica y los cambios en el estilo de vida. Y recuerde que un stent no es una proposición de una sola vez; si obtiene un stent, de todos modos recibirá una terapia médica a largo plazo, una terapia médica muy seria. Además, muchos expertos cuestionan la efectividad de la terapia con stent para la angina estable.
Entonces: debe pedirle a su médico que retroceda un paso. En lugar de suponer que un stent es la respuesta, y luego concentrarse en todos los problemas médicos que surgen tan pronto como se usa un stent, su médico debería preguntar: Dada la condición cardíaca, estado general de salud y perspectivas de este paciente, esperanzas y aspiraciones, ¿cuál es la terapia óptima para su enfermedad de la arteria coronaria? Generalmente hay varias opciones de tratamiento, y todas deben considerarse.
Leer sobre el tratamiento de la enfermedad arterial coronaria.
Un stent puede llegar a ser la respuesta correcta, pero esa es una determinación que solo puede hacerse después de hacer la pregunta correcta.
¿Realmente necesitas un stent?