De acuerdo con la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (ORO), se debe considerar el diagnóstico de enfermedad pulmonar obstructiva crónica (EPOC) en cualquier paciente que tenga dificultad para respirar, una tos a largo plazo o la producción de esputo, y / o antecedentes de factores de riesgo de EPOC, como fumar, exposición a irritantes pulmonares, como productos químicos, y otros.
Sin embargo, el diagnóstico de EPOC puede ser complicado ya que tiene síntomas similares a otras enfermedades y puede manifestarse de manera diferente en cada individuo.
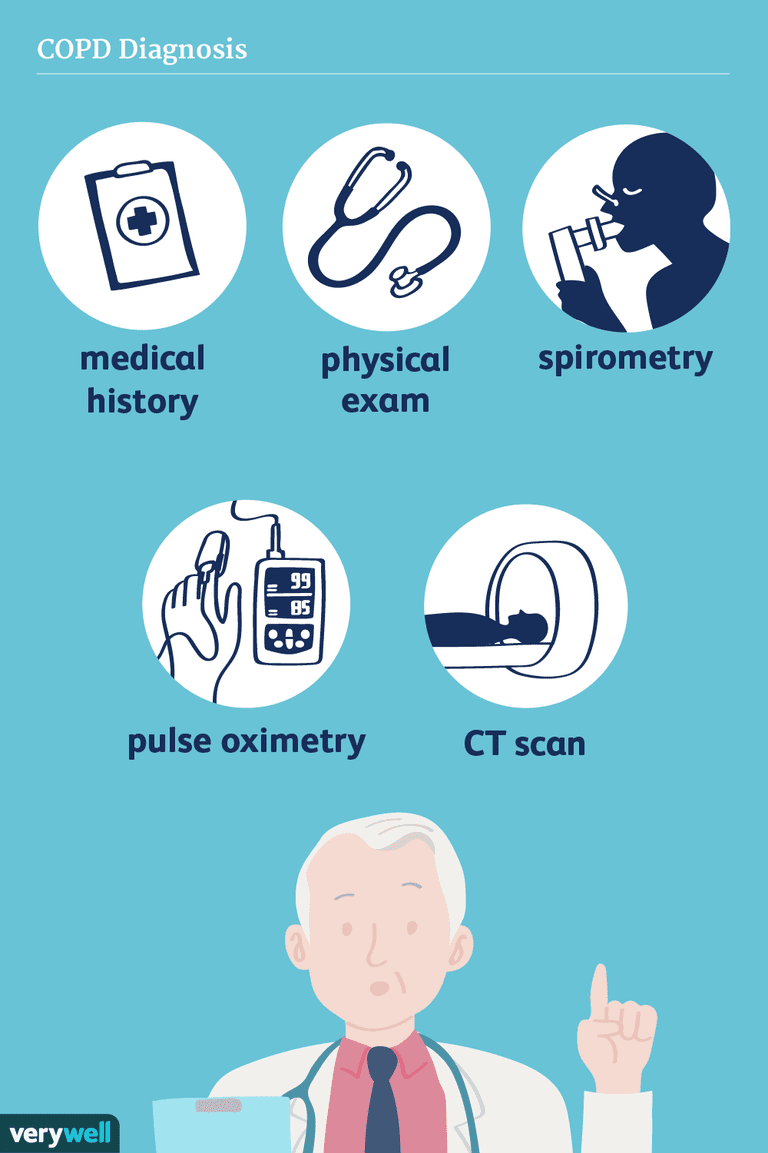
Historia y física
Su evaluación comenzará con un análisis detallado de su historial. Esto debe incluir una revisión de lo siguiente:
- Su exposición actual y pasada a factores de riesgo como fumar, humo de segunda mano, contaminación del aire y / o exposición ocupacional al polvo, gases y productos químicos
- Su historial médico, especialmente en lo que respecta a trastornos respiratorios actuales como asma, alergias, sinusitis y / o enfermedades respiratorias durante su infancia
- Hospitalizaciones previas, especialmente si estaban asociadas con enfermedades respiratorias
- Si alguna persona en su familia ha tenido alguna vez EPOC o cualquier otra enfermedad pulmonar crónica
- Si tiene otras afecciones médicas existentes, como enfermedad cardíaca u osteoporosis, que pueden afectar aún más el diagnóstico de EPOC
- El patrón de desarrollo de los síntomas, incluso cuándo comenzaron los síntomas y cuánto tiempo esperó antes de buscar atención médica
- El impacto de sus síntomas en su vida cotidiana (p. Ej., si los síntomas le han hecho perder trabajo, limitar sus actividades habituales o sentirse deprimido o ansioso)
Su El médico también debe realizar un examen físico completo que puede incluir:
- Tomar su temperatura, pulso, respiraciones por minuto, pulso y presión sanguínea
- Escuchar su corazón y pulmones con un estetoscopio
- Examinar sus oídos, nariz, ojos y garganta para signos de infección
- Examinar los dedos para detectar signos de cianosis y palpitaciones (cuando las puntas de los dedos están agrandadas)
- Evaluar si hay signos de hinchazón en las piernas, los tobillos, los pies u otras partes del cuerpo
- Evaluar las venas de su cuello para evaluar las complicaciones de la EPOC
Laboratorios y pruebas
Además de lo anterior, su médico también deberá realizar algunas pruebas si sospecha una EPOC.
Espirometría
Se requiere una prueba de espirometría para hacer un diagnóstico clínico de EPOC y es la herramienta principal para evaluar la gravedad de la afección. Esta prueba analiza específicamente cuatro medidas clave de la función pulmonar, que incluyen:
- ¿Cuánto aire puede exhalar por la fuerza después de tomar una respiración profunda (conocida como capacidad vital forzada o FVC)? ¿Cuánto aire puede exhalar por la fuerza en un segundo? Como volumen espiratorio forzado en un segundo, o FEV1)
- El porcentaje de aire que queda en sus pulmones después de la exhalación completa (conocida como la proporción de FEV1 a FVC)
- El volumen total de aire en sus pulmones (conocido como capacidad pulmonar total, o TLC)
- En conjunto, estas cuatro medidas no solo indican cuánto daño le han hecho a sus pulmones, sino también las formas en que puede mejorar sus resultados a largo plazo en caso de que tenga EPOC. Lim La limitación persistente del flujo de aire, o COPD, se confirma cuando los resultados de la prueba muestran un FEV1 / FVC de menos de 0,70 después de usar un broncodilatador.
Pruebas de funciones pulmonares adicionales (PFT)
Además de la espirometría, hay otras dos pruebas de función pulmonar que son importantes al evaluar la función pulmonar en la EPOC: pruebas de difusión pulmonar y pletismografía corporal. Estas pruebas miden la cantidad de monóxido de carbono que pueden procesar sus pulmones y el volumen de aire en sus pulmones en las diferentes etapas de la respiración, respectivamente, especificando qué tan grave es su EPOC.
Conteo de sangre completo (CBC)
Aunque los análisis de sangre no pueden diagnosticar la EPOC, un conteo sanguíneo completo (CBC) alertará a su médico si usted tiene una infección, y también mostrará, entre otras cosas, la cantidad de hemoglobina presente en su cuerpo. Sangre.
La hemoglobina es el pigmento que contiene hierro en su sangre que transporta el oxígeno de sus pulmones al resto de su cuerpo.
Oximetría de pulso
La oximetría de pulso es un método no invasivo para medir qué tan bien se le está suministrando oxígeno a sus tejidos. Una sonda o sensor utilizado para obtener esta lectura normalmente se adjunta a su dedo, frente, lóbulo de la oreja o el puente de la nariz. La oximetría de pulso puede ser continua o intermitente, y una medida del 95 al 100 por ciento se considera normal. Si tiene menos del 92 por ciento, es posible que su médico desee realizar una evaluación de gases en la sangre arterial (ABG). Junto con los ABG, medir su nivel de saturación de oxígeno mediante oximetría de pulso ayuda a su médico a evaluar su necesidad de oxigenoterapia. Blood Gases arteriales en la sangre
En la EPOC, la cantidad de aire que usted respira dentro y fuera de sus pulmones se ve afectada. Los gases sanguíneos arteriales miden los niveles de oxígeno y dióxido de carbono en su sangre y determinan los niveles de pH y de bicarbonato de sodio de su cuerpo. Los ABG son importantes para formar un diagnóstico de EPOC, así como para determinar la necesidad y el ajuste del índice de flujo de cualquier terapia de oxígeno necesaria. Screen Detección de deficiencia de alfa-1-antitripsina
Si vive en un área donde hay una alta prevalencia de deficiencia de alfa-1-antitripsina (AAT), la Organización Mundial de la Salud (OMS) recomienda que se haga una prueba para este trastorno con un simple prueba de sangre. De hecho, la OMS recomienda que cualquier persona que haya sido diagnosticada con EPOC deba ser examinada una vez para detectar la deficiencia de AAT. De La deficiencia de AAT es una condición genética que puede conducir a la EPOC. Ser diagnosticado a una edad relativamente joven (menos de 45 años) también debe alertar a los médicos sobre la posibilidad de que la deficiencia de AAT sea la causa subyacente de su EPOC. El tratamiento para la EPOC causado por la deficiencia de AAT es diferente al tratamiento estándar e incluye la terapia de aumento.
Imágenes
Se pueden agregar pruebas de imagen para descartar o diagnosticar EPOC. X Radiografía de tórax
Una radiografía de tórax sola no establece un diagnóstico de EPOC. Sin embargo, su médico puede solicitarlo inicialmente para descartar otros motivos de sus síntomas o para confirmar la presencia de una enfermedad comórbida existente. También se puede usar una radiografía de tórax periódicamente durante su tratamiento para controlar su progreso. T Tomografía computarizada (TC)
A pesar de que no se recomienda rutinariamente una tomografía computarizada cuando se hace un diagnóstico de EPOC, su médico puede solicitar uno cuando esté indicado. Por ejemplo, es posible que se realice una tomografía computarizada si tiene una infección que no se resuelve; tus síntomas han cambiado; su médico sospecha que puede tener cáncer de pulmón; o si está siendo considerado para una cirugía.
Mientras que una radiografía de tórax muestra áreas más grandes de densidad en los pulmones, una tomografía computarizada es más definitiva, mostrando detalles finos que una radiografía de tórax no muestra. A veces, antes de una tomografía computarizada, se inyecta un material llamado contraste en la vena. Esto le permite a su médico ver las anomalías en sus pulmones con mayor claridad.
Diagnósticos diferenciales
Aunque varias pruebas respiratorias, como la espirometría, pueden confirmar los síntomas de la enfermedad, por sí solos no pueden confirmar el diagnóstico. Para esto, un médico necesita hacer lo que se llama un diagnóstico diferencial, en el que todas las demás causas de la enfermedad han sido excluidas metódicamente. Solo cuando el proceso está completo, un diagnóstico de EPOC puede considerarse definitivo.
Un diagnóstico diferencial es vital para confirmar la EPOC porque sigue siendo una enfermedad difícil de alcanzar. Si bien la EPOC se asocia principalmente con el tabaquismo, no todos los fumadores tienen EPOC y no todas las personas con EPOC son fumadoras.
Además, los síntomas y la expresión de la enfermedad son muy variables. Por ejemplo, una persona para la que las pruebas de espirometría no son concluyentes a menudo puede tener síntomas graves de EPOC. Alternativamente, alguien con impedimento marcado a menudo puede manejar con pocos síntomas, si es que presenta alguno.
Esta variabilidad requiere que los médicos observen la enfermedad de manera diferente. Y, debido a que todavía no comprendemos completamente qué desencadena la EPOC, los médicos necesitan la red de seguridad de un diagnóstico diferencial para garantizar la
Se realiza el diagnóstico correcto
Esto es especialmente cierto para las personas mayores en quienes la enfermedad cardíaca y pulmonar puede causar la restricción de las vías respiratorias. Al dar vuelta cada piedra proverbial, los médicos a menudo pueden encontrar la causa real (más que presumible) del trastorno de la respiración, que puede ser tratable.
En el transcurso de un diagnóstico diferencial, algunas de las investigaciones más comunes incluirían asma, insuficiencia cardíaca congestiva, bronquiectasias, tuberculosis y bronquiolitis obliterante. Dependiendo de la salud y el historial del individuo, también se pueden explorar otras causas.
Asma
Uno de los diagnósticos diferenciales más comunes de la EPOC es el asma. En muchos casos, las dos condiciones son prácticamente imposibles de diferenciar, lo que puede dificultar la gestión ya que los cursos de tratamiento son extremadamente diferentes. Las características del asma incluyen:
Generalmente comienza temprano en la vida (la EPOC ocurre más tarde) Síntomas que varían casi a diario, a menudo desaparecen entre ataques Historia familiar de asma
Alergias, rinitis o eczema
Limitación del flujo de aire que es esencialmente reversible, a diferencia EPOC
Insuficiencia cardíaca congestiva failure La insuficiencia cardíaca congestiva (ICC) ocurre cuando el corazón no puede bombear suficiente sangre a través del cuerpo para que todo funcione normalmente. Esto causa el respaldo de líquidos en sus pulmones y otras partes de su cuerpo. Los síntomas de la CHF incluyen tos, debilidad, fatiga y falta de aliento con la actividad. Otras características de CHF incluyen:
Estertores finos se escuchó
- Flujo excesivo y dilatación del músculo cardíaco visto en la radiografía de tórax
- Restricción de volumen detectada con pruebas de función pulmonar (en oposición a la restricción del flujo de aire observada en la EPOC)
- Bronquiectasia
- Bronquiectasia es un trastorno pulmonar obstructivo que puede ser congénito (presente en el momento del nacimiento) o ser causado por enfermedades infantiles tempranas como la neumonía, el sarampión, la gripe o la tuberculosis. La bronquiectasia puede existir sola o coincidir con la EPOC. Las características de las bronquiectasias incluyen:
- Producir grandes cantidades de esputo b Partos recurrentes de infección pulmonar bacteriana crack Grietas ásperas escuchadas a través del estetoscopio
Radiografía de tórax muestra tubos bronquiales dilatados y paredes bronquiales engrosadas
Clubes de los dedos
- Tuberculosis
- Tuberculosis (TB) es una infección altamente contagiosa causada por el microorganismo
- Mycobacterium tuberculosis
Si bien la TB normalmente afecta los pulmones, también puede diseminarse a otras partes del cuerpo, incluidos el cerebro, los riñones, los huesos y los ganglios linfáticos.
Los síntomas de la TB incluyen pérdida de peso, fatiga, tos persistente, dificultad para respirar, dolor en el pecho y esputos gruesos o con sangre. Otras características de la TB incluyen:
- Inicio de la enfermedad a cualquier edad
- Espacios de aire llenos de líquido visto en el tórax Radiografías
- Presencia de
- M.
- Tuberculosis
Detectada por pruebas de sangre o esputo
Su médico también buscará confirmar si la TB tiene identificado en su comunidad o considere cualquier brote reciente. Bron Bronquiolitis obliterante bron La bronquiolitis obliterante es una forma rara de bronquiolitis que puede poner en peligro la vida. Ocurre cuando los pequeños conductos de aire de los pulmones, conocidos como bronquiolos, se inflaman y cicatrizan, lo que hace que se estrechen o se cierren. Otras características de la bronquiolitis obliterante incluyen:Generalmente ocurre a una edad más temprana en no fumadoresHistoria posible de artritis reumatoide o exposición a vapores tóxicos
TC muestra áreas de hipodensidad donde el tejido pulmonar se ha adelgazado. Obs La obstrucción de las vías respiratorias, medida por el FEV1, puede ser tan baja como el 16 por ciento.
- Grados
- Si su médico confirma que tiene EPOC, entonces él o ella determinará su etapa al referirse al sistema de clasificación de la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD), que divide la progresión de la enfermedad en cuatro etapas distintas que están determinadas por prueba de espirometría.
- Estas etapas, que definen la naturaleza progresiva de la enfermedad, pueden ayudarlo a saber qué esperar en ese momento en el curso de su enfermedad, aunque su etapa no decide qué tan bien lo hará con el tratamiento.Grado 1: EPOC leveCon EPOC de grado 1, usted tiene alguna limitación de flujo de aire, pero es probable que no lo sepa. En muchos casos, no habrá síntomas de la enfermedad o los síntomas serán tan menores que se atribuirán a otras causas. Si está presente, los síntomas pueden incluir una tos persistente con la producción visible de esputo (una mezcla de saliva y moco). Debido a los síntomas de bajo grado, las personas en esta etapa raramente buscarán tratamiento. Grado 2: EPOC moderada
Con EPOC de grado 2, la limitación del flujo de aire comienza a empeorar y los síntomas de la EPOC se hacen más evidentes. Estos síntomas pueden incluir tos persistente, aumento de la producción de esputo y dificultad para respirar al realizar un esfuerzo menor. Esta suele ser la etapa en que la mayoría de las personas buscan tratamiento.
Grado 3: EPOC grave
Con EPOC de grado 3, la restricción u obstrucción de los conductos de las vías respiratorias es evidente. Experimentará un empeoramiento de los síntomas agudos, conocido como exacerbación de la EPOC, así como una mayor frecuencia y gravedad de la tos. No solo tendrá menos tolerancia para la actividad física, habrá mayor fatiga y molestias en el pecho.
- Grado 4: EPOC muy grave
- Con la EPOC de grado 4, su calidad de vida se verá gravemente afectada con síntomas que van desde graves hasta potencialmente mortales. El riesgo de insuficiencia respiratoria es alto en la enfermedad de grado 4 y puede provocar complicaciones en el corazón, incluido un trastorno potencialmente mortal llamado cor pulmonale (falla en el lado derecho del corazón).
- Los grupos
- GOLD también emitieron pautas para categorizar aún más a los pacientes con EPOC en grupos etiquetados como A, B, C o D. Estos grupos se definen por la gravedad de los problemas relacionados con la EPOC, como la fatiga; dificultad para respirar; la cantidad de síntomas que interfieren con su vida diaria; y cuántas exacerbaciones has tenido en el último año. Utilizar grados y grupos puede ayudar a su médico a encontrar el mejor plan de tratamiento para sus necesidades individuales.
Grupo A
No ha tenido exacerbaciones o solo una pequeña exacerbación que no requirió hospitalización en el último año. Tiene dificultad para respirar de leve a moderada, fatiga y otros síntomas.
Grupo B
Usted no tuvo, o solo tuvo, una pequeña exacerbación que no requirió hospitalización en el último año. Tiene dificultad para respirar más grave, fatiga y otros síntomas.
Grupo C
Ha tenido una exacerbación que requirió hospitalización o dos o más exacerbaciones que pueden o no haber requerido hospitalización en el último año. Sus síntomas de EPOC son de leves a moderados.
Grupo D
Has tenido una exacerbación de hospitalización o dos o más exacerbaciones con o sin hospitalización en el último año. Sus síntomas de COPD son más severos.