Las personas que tienen enfermedad inflamatoria del intestino (EII) a veces también desarrollan otras enfermedades o afecciones que se llaman manifestaciones extraintestinales (o a veces EIM). Las afecciones de la piel son bastante comunes en las personas con EII, y una que tiende a ocurrir con frecuencia tanto en la población general como en las personas con EII es la psoriasis. Muchas personas pueden pensar en la psoriasis como una erupción, pero en realidad es una afección sistémica y pueden compartir la misma vía inflamatoria que la enfermedad de Crohn.
Debido a que las dos afecciones pueden ser causadas por un problema en el funcionamiento del sistema inmune, a menudo se tratan con algunos de los mismos medicamentos. Para las personas con EII que también tienen psoriasis, ambas condiciones pueden ser un factor a la hora de elegir los tratamientos.
Hay una variedad de tratamientos efectivos para la psoriasis ya disponibles y se están desarrollando más. Las personas que tienen tanto psoriasis como IBD querrán buscar atención de un dermatólogo que tenga experiencia con pacientes con EII y que trabajen estrechamente con el gastroenterólogo.
¿Qué es la psoriasis?
La psoriasis es una enfermedad sistémica que causa un sarpullido elevado y escamoso en la piel. La erupción puede aparecer en cualquier parte del cuerpo, pero con mayor frecuencia aparece en los codos, las rodillas y el cuero cabelludo, pero también se puede encontrar en las piernas, las uñas y el tronco. El tipo más común de psoriasis se llama psoriasis en placas y las placas pueden causar picazón o ardor.
La psoriasis atraviesa periodos de brotes y remisión. En la mayoría de los casos, la psoriasis se trata con cremas tópicas.
¿Qué tan común es la psoriasis en personas con EII?
IBD se considera una condición mediada por el sistema inmune. No es raro que las personas que tienen una enfermedad mediada por el sistema inmune desarrollen otra. La EII y la psoriasis son afecciones que tienen una causa desconocida (llamada enfermedad idiopática) y provocan inflamación.
En los últimos años, los investigadores están descubriendo más sobre la conexión entre la EII y las enfermedades psoriásicas. La psoriasis en la población general solo es de aproximadamente 2 a 3 por ciento, pero para las personas con EII tiende a ser más alta. Los estudios demuestran que las personas con enfermedad de Crohn y colitis ulcerosa pueden desarrollar psoriasis a una tasa de aproximadamente 13 por ciento.
Una vía inflamatoria común
A medida que los investigadores descubren más acerca de las vías inflamatorias de la EII y la psoriasis, se descubren algunas superposiciones entre las dos enfermedades. La enfermedad de Crohn y la psoriasis se consideran condiciones mediadas por Th1. Th1 es una célula auxiliar que monta una respuesta inflamatoria cuando el cuerpo es invadido por una sustancia extraña como un parásito, bacteria o virus. La colitis ulcerosa se considera una enfermedad mediada por Th2. Las células Th2 se activan cuando hay una bacteria, una respuesta alérgica o una toxina presente. Como el papel de estas células T se comprende mejor en lo que respecta al desarrollo de la EII y la psoriasis, podría conducir a la creación de tratamientos más efectivos para estas enfermedades.
¿Tener Psoriasis aumenta el riesgo de desarrollar IBD?
Solo hay unos pocos estudios que analizaron el riesgo de EII en personas que han sido diagnosticadas con psoriasis.
Han mostrado resultados contradictorios: algunos han mostrado un mayor riesgo de EII en aquellos que tienen psoriasis y otros han demostrado lo contrario. Además, los métodos que se utilizaron en estos estudios no carecieron de inconvenientes, lo que hace que las conclusiones sean más difíciles de mantener. En la actualidad, no se sabe con exactitud cuál es el riesgo, pero parece haber una tendencia a que las personas con psoriasis tengan un mayor riesgo de desarrollar la enfermedad de Crohn. Lo mismo puede no ser cierto para la colitis ulcerosa: hay menos pruebas de que las personas con psoriasis puedan tener un mayor riesgo de desarrollar colitis ulcerosa.
Tratamientos tópicos y fototerapéuticos para la psoriasis
Hay varios tratamientos para la psoriasis, que incluyen terapia con luz, tratamientos tópicos y medicamentos. En muchos casos, se puede usar más de un tratamiento al mismo tiempo para combatir los síntomas de la psoriasis. En general, las terapias tópicas se pueden probar primero, antes de pasar a la terapia de luz o medicamentos sistémicos.
- Tratamientos tópicos Hay varios tipos de cremas y ungüentos que se pueden usar para la psoriasis, tanto sin receta como recetados. Algunos de los ingredientes activos incluyen corticosteroides, vitamina D, retinoides, antralina, inhibidores de la calcineurina (Protopic y Elidel), ácido salicílico y alquitrán de hulla. En algunos casos, los humectantes también pueden usarse para combatir la sequedad.
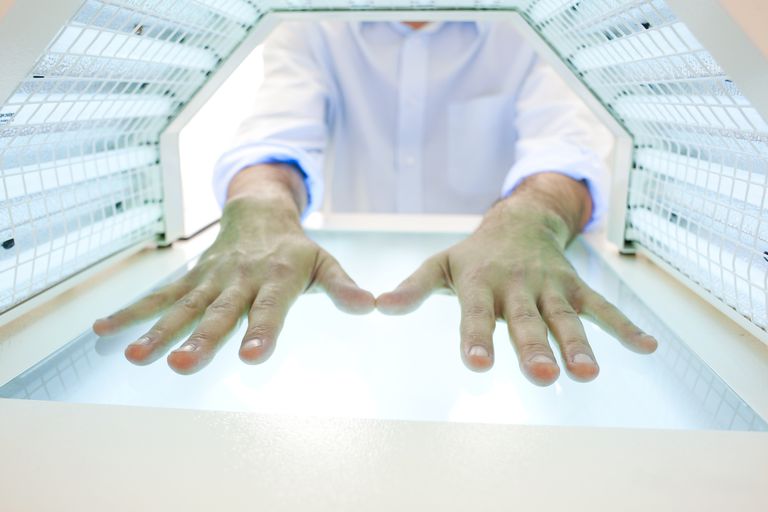
- Terapia de luz. La luz que contiene ultravioleta A y ultravioleta B también se puede usar para tratar la psoriasis. Esto generalmente se usa junto con otros tratamientos. La luz del sol desde el exterior se puede usar por períodos cortos de tiempo. Los rayos ultravioleta también se pueden administrar a través de fototerapia con un panel, caja o cabina de luz. En casos severos, un medicamento que hace que la piel sea más sensible a la luz ultravioleta también se puede usar al mismo tiempo que la terapia de luz para hacerlo más efectivo. También se usa a veces un tipo de láser porque puede enfocarse en áreas específicas del cuerpo con una dosis más fuerte de luz ultravioleta B.
Medicamentos utilizados para tratar la psoriasis
Debido a que la psoriasis es una enfermedad sistémica, también se pueden usar medicamentos que se administran por vía oral o por inyección. En algunos casos, los medicamentos aprobados para tratar la psoriasis también se administran para tratar una o más formas de EII, incluido metotrexato, ciclosporina y algunos productos biológicos:
- Cosentyx (secukinumab):Cosentyx es un anticuerpo monoclonal aprobado para tratar la psoriasis, artritis psoriásica, y una forma de artritis asociada con la EII llamada espondilitis anquilosante, aunque no está aprobada para tratar cualquier forma de EII. Cosentyx se administra en casa mediante inyección con una pluma o jeringa precargada. Los efectos secundarios comunes incluyen síntomas de resfriado, diarrea e infecciones del tracto respiratorio superior.
- Ciclosporina:Ciclosporina es una droga inmunosupresora que se usa para tratar casos más graves de psoriasis y también se usa a veces en la enfermedad de Crohn. Algunos de los efectos secundarios más comunes incluyen dolor de cabeza, malestar digestivo, presión arterial alta y fatiga. Por lo general, no se recomienda su uso a largo plazo en el caso de la psoriasis, y por lo general se suspende en un año.
- Enbrel (etanercept):Enbrel es un medicamento biológico que está aprobado para tratar la psoriasis y la espondilitis anquilosante. Es un bloqueador de TNF, pero no se usa para tratar ninguna forma de EII. Enbrel se inyecta en el hogar y el efecto secundario más común es tener una reacción en el sitio de inyección, como enrojecimiento o dolor.
- Humira (adalimumab):Humira es un medicamento inyectable que se usa para tratar la enfermedad de Crohn y la colitis ulcerosa, así como la psoriasis. Los pacientes pueden darse Humira en casa porque viene en un bolígrafo de inyección especializado. Este medicamento es un anticuerpo monoclonal y está clasificado como inhibidor de TNF. El efecto secundario más común es dolor o irritación en el sitio de la inyección, que se trata en el hogar con hielo o antihistamínicos.
- Metotrexato:Este medicamento se puede administrar por vía oral o por inyección, y se usa para tratar la psoriasis, así como la enfermedad de Crohn y la espondilitis anquilosante. Algunos de los efectos secundarios incluyen náuseas, dolor de cabeza y somnolencia. Las mujeres que reciben metotrexato deben evitar el embarazo porque este medicamento puede causar anomalías fetales. El metotrexato a menudo se administra junto con otros medicamentos para la EII y / o la psoriasis.
- Otezla (apremilast): Otezla es un medicamento oral y es el primero aprobado para su uso en el tratamiento de la artritis psoriásica en adultos y también está aprobado para su uso en la psoriasis en placas. Los efectos secundarios más comúnmente reportados durante los ensayos clínicos fueron náuseas, dolor de cabeza y diarrea, pero a menudo mejoraron después de unas semanas de tratamiento.
- Stelara (ustekinumab):Stelara se aprobó por primera vez para tratar la psoriasis y ahora también está aprobado para tratar la enfermedad de Crohn. Stelara es un medicamento biológico que es un bloqueador de interleucina (IL) -12 e IL-23. Stelara se administra inicialmente por vía intravenosa, pero después de la primera dosis se administra en el hogar mediante una inyección. Los efectos secundarios comunes incluyen sentirse fatigado, una reacción en el lugar de la inyección, dolor de cabeza y síntomas similares al resfriado.
Una palabra de Verywell
Está creciendo la evidencia de que la psoriasis y la EII tienden a ocurrir juntas más frecuentemente de lo que se pensaba en décadas anteriores. Todavía no está claro si tener psoriasis hace que sea más probable que una persona también desarrolle una forma de EII. En algunos casos, los medicamentos utilizados para tratar la EII también se usan para tratar la psoriasis. La mayoría de los casos de psoriasis se consideran de leves a moderados y pueden tratarse con fototerapia o con medicamentos tópicos. Para casos más severos de psoriasis, donde se afecta del 5 al 10 por ciento o más del cuerpo, también se pueden usar medicamentos orales o biológicos. Al igual que con la EII, es importante continuar el tratamiento de la psoriasis para prevenir los brotes. Existen muchos tratamientos nuevos para la psoriasis actualmente en estudio, y el futuro para el tratamiento de la psoriasis es brillante.

