Afrontar el hecho de que necesita un trasplante de córnea puede ser difícil. Un trasplante de córnea es una cirugía ocular importante y tiene razón en preocuparse por ello. Sin embargo, con la tecnología actual, la mayoría de las personas que se someten a un trasplante de córnea experimentan un proceso relativamente sin incidentes. Aprender más sobre lo que implica un trasplante de córnea pondrá a la mayoría de sus preocupaciones a gusto.
¿Qué es un trasplante de córnea?
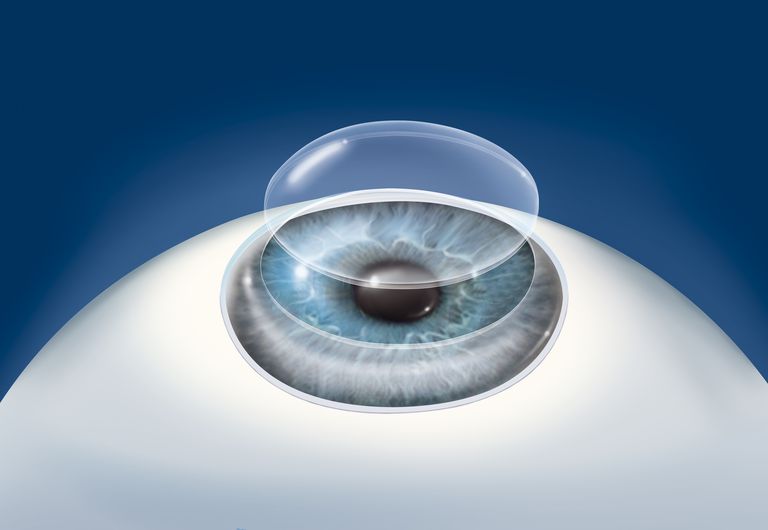
La córnea es la estructura clara, parecida a una cúpula, en la parte frontal del ojo. Actúa como una lente de cámara, junto con la lente cristalina natural del ojo, para ayudar a enfocar la luz sobre la retina. Varias condiciones asociadas con la córnea pueden causar visión reducida, incluyendo cicatrices, una forma anormal, inclinación o hinchazón excesiva. La visión puede estar tan borrosa o distorsionada que la calidad de vida se reduce. La opacificación severa o la cicatrización de la córnea pueden incluso causar ceguera. Un trasplante de córnea implica reemplazar una córnea dañada con una córnea sana para restaurar la visión.
Las afecciones comunes que pueden justificar un trasplante de córnea incluyen las siguientes:
- Keratocono (abultamiento o abultamiento de la córnea) dys Distrofia de Fuch (hinchazón severa causada por la pérdida de función de las células en la capa posterior de la córnea)
- Cicatrización después infección (bacterias, virus o ameba)
- Cicatrización después de un accidente o trauma en el ojo
- Insuficiencia de la córnea después de la cirugía de cataratas re Retiro de la córnea después de un trasplante de córnea inicial
- Tipos de trasplante de córnea
- Hay dos tipos básicos de trasplante de córnea: trasplante de espesor, llamado PKP o queratoplastia penetrante, y un trasplante de capa posterior o posterior, conocido como procedimiento EK, o queratoplastia endotelial.
Su cirujano determinará qué tipo de trasplante de córnea es mejor para su condición particular.
Antes de la cirugía
Antes de su trasplante de córnea, su médico lo incluirá en una lista para el banco de ojos local. Una vez que se obtiene el tejido, se analizará para detectar enfermedades como el VIH o la hepatitis. El tejido también será revisado en busca de claridad y calidad. Su médico examinará sus ojos y realizará pruebas especiales para asegurarse de que su ojo esté listo para la cirugía. Se le pedirá que se someta a pruebas de laboratorio de rutina, como un hemograma y un electrocardiograma para asegurarse de que esté lo suficientemente sano como para someterse a una cirugía. Se le pedirá que no coma ni beba después de la medianoche anterior a su cirugía.
Durante la cirugía
Se puede usar anestesia local o general en la mayoría de los casos. Su médico discutirá con usted qué tipo de anestesia es mejor para usted. Una vez que ingrese al quirófano, sus párpados serán limpiados y cubiertos con un paño estéril. El oxígeno se le administrará a través de un tubo de plástico colocado cerca de su nariz. El cirujano colocará un microscopio sobre su ojo.
Durante un procedimiento de queratoplastia penetrante de espesor completo, se usa un instrumento circular llamado trefina para extraer el centro de la córnea. Un botón de tejido corneal del donante también se corta para adaptarse.
El tejido del donante se cose en su lugar con suturas finas.
Como alternativa, muchos cirujanos ahora están usando un láser de femtosegundo para cortar la córnea del paciente y el tejido del donante. El láser permite que el tejido se corte en patrones de zig-zag y en profundidades controladas para obtener la máxima precisión. Esto permite que la incisión del tejido del paciente y la córnea del donante se ajusten como una pieza de rompecabezas. Con los trasplantes tradicionales realizados con trefina, la estabilización y la obtención de una mejor visión podrían llevar de seis a doce meses. Sin embargo, con el láser de femtosegundo, la incisión precisa se cura más rápido, lo que permite una sutura más rápida y una mejor visión.
En el procedimiento EK o queratoplastia endotelial, solo se reemplaza la capa posterior de la córnea. El paciente tiende a sanar mucho más rápido con este procedimiento, ya que no se está reemplazando toda la córnea. Después de completar el procedimiento, se aplicará un protector ocular para proteger el ojo. Luego lo llevarán a una sala de recuperación para descansar antes de ser dado de alta.
Después de la cirugía
Generalmente, el parche se repara de 1 a 3 días. Su oculista generalmente lo verá al día siguiente y se quitará el parche en el ojo. Él o ella examinará la cirugía para controlar la curación y observar si hay rechazo del tejido. Después del primer o segundo día después de la cirugía, puede retomar sus actividades normales, como cepillarse los dientes, bañarse, inclinarse, leer, caminar o mirar televisión. Usar su ojo no dañará su ojo ni afectará la curación. Debe evitar cualquier deporte riguroso o contacto brusco con la cara o el ojo. Se le puede recomendar que continúe usando un protector ocular durante la primera o segunda semana después de la cirugía solo para proteger su ojo por la noche mientras duerme.
Debe ser muy diligente sobre la instilación de gotas para los ojos tal como lo prescribe el médico. Uno de los componentes más importantes de su cuidado postoperatorio es mantener todas sus citas con el médico. Su médico necesitará saber si el tejido comienza a ser rechazado. Uno de cada cuatro receptores de trasplantes experimenta un rechazo de injerto. Si se detecta temprano, sin embargo, generalmente se puede revertir con medicamentos.
Señales de rechazo de trasplante de córnea
Mantenga el siguiente acrónimo en mente después de la cirugía: RSVP.
R
Enrojecimiento — El enrojecimiento repentino del ojo es un signo de rechazo.
- S: Sensibilidad — Un rechazo a menudo causa una sensibilidad a la luz significativa.
- V: Visión — Un rechazo puede causar una visión borrosa, nublada o nublada.
- P: Dolor: un aumento repentino del dolor en el ojo o la sensación de cuerpo extraño puede ser un signo de rechazo.
- Después de unos meses, la córnea será lo suficientemente estable como para medir anteojos nuevos. En algunos casos, puede desarrollar astigmatismo o miopía, pero los anteojos pueden corregir fácilmente el problema. En otros casos, es posible que se necesite una lente de contacto especial para cubrir cualquier distorsión que quede en la córnea.