Se necesitan años de educación y capacitación para enseñar a los médicos las habilidades necesarias para evaluar a un paciente, hacer un diagnóstico y tratar a esa persona según el estándar de atención. En 2015, se agregó una nueva capa de complejidad que afecta si su plan de seguro pagará o no su atención: un cambio en los códigos de diagnóstico.
Cómo funciona la facturación médica
Puede realizar un curso para comprender las complejidades de la facturación médica, pero lo que realmente necesita saber son los aspectos de la facturación que lo afectan a nivel personal.
En términos simples, su médico lo evalúa, elige un código de diagnóstico para que coincida con su condición y elige un código de facturación basado en la complejidad de su visita. Cualquier prueba ordenada también debe estar vinculada al código de diagnóstico. Esta información se dirige a su compañía de seguros, Medicare incluido, para que le paguen a su médico por su servicio.
Si su médico no elige el código de diagnóstico correcto, es posible que su plan de seguro no pague la atención que recibió. Eso lo deja pagando no solo un copago o coseguro por la prueba o visita, sino el monto total en dólares.
El cambio de CIE-9 a Códigos ICD-10
La Clasificación Internacional de Enfermedades es una caja de herramientas de diagnóstico. En su décima edición (ICD-10) desde 1990, esta lista de diagnósticos se utiliza en todo el mundo para rastrear las tasas de morbilidad y mortalidad. La estandarización de los códigos de diagnóstico también mejora la capacidad de seguir las iniciativas de salud, controlar las tendencias de salud y responder a las amenazas para la salud.
Estados Unidos, sin embargo, tardó en adoptar los códigos más recientes y no hizo la transición de ICD-9 a ICD-10 hasta octubre de 2015.
Hay más códigos de diagnóstico de los que puede imaginar. La cantidad de códigos posibles que su proveedor de atención médica debe elegir aumentó exponencialmente en octubre de 2015. Hay 155,000 códigos disponibles en la versión 2015 de ICD-10 en comparación con los 17,000 códigos en ICD-9.
Para 2018, habrá 363 códigos nuevos, 142 códigos inactivos y 226 códigos revisados.
Este aumento de la especificidad hizo más difícil para los médicos encontrar los códigos que necesitan para que el seguro pague. Un estudio piloto de Healthcare Information Management Systems Society sugiere que solo el 63 por ciento de la codificación ICD-10 puede ser precisa. Más errores de facturación podrían llevarlo a pagar más de lo que le corresponde.
Elegir el código correcto
Para tener una idea de la complejidad de ICD-10, observe las quejas comunes de las vías respiratorias superiores. La rinitis alérgica (goteo nasal por alergias) tiene al menos seis códigos diferentes para elegir, códigos de neumonía 20, códigos de asma 15, códigos de influenza 5, códigos de sinusitis 21 y códigos de dolor de garganta. Esos son los fáciles.
Las afecciones complicadas como la hipertensión tienen muchas capas para el diagnóstico que muestran cómo se relaciona la enfermedad con la enfermedad cardíaca, la enfermedad renal, el embarazo y más. La diabetes tiene incluso más códigos. ¡Incluso hay tres códigos para ser golpeado por un objeto que cae en un velero! Puede entretenerse y buscar códigos en el sitio web de los Centros para Medicare y Medicaid (CMS).
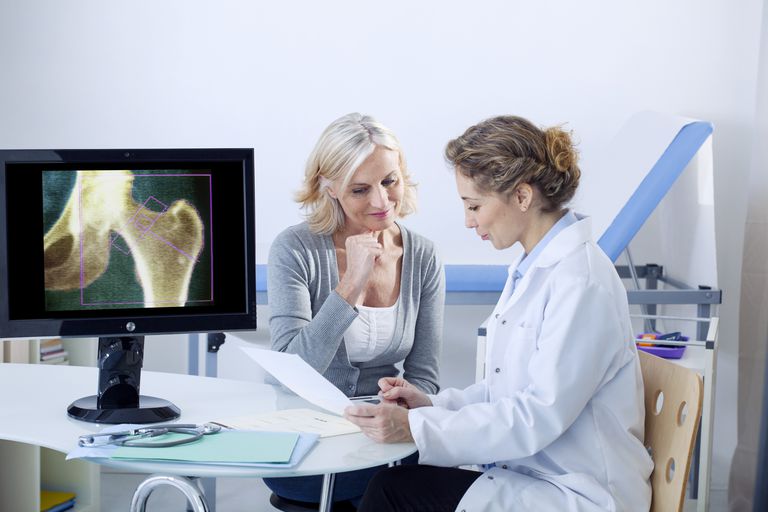
Ejemplo: Medicare solo paga el examen de densidad ósea para la osteoporosis si se usan ciertos códigos ICD-10. Medicare negará la cobertura del código M85.80 de ICD-10, otros trastornos especificados de densidad y estructura óseas, sitio no especificado, pero aprobará el reembolso de M85.81x-M85.89x, códigos que especifican la ubicación (tobillo, pie, antebrazo, mano, parte inferior de la pierna, hombro, muslo, parte superior del brazo o sitios múltiples) y lateralidad (izquierda o derecha) del trastorno óseo, es decir, M85.822, otros trastornos específicos de la densidad y estructura ósea, brazo izquierdo. .
Esto es una simplificación excesiva, ya que hay muchos otros códigos que cubrirán la detección de densidad ósea. Sin embargo, es fácil ver cómo un solo dígito podría decidir quién paga por su cuidado, usted o su aseguradora.
Apelar su caso
Después de la transición a la CIE-10 en 2015, los Centros de Servicios de Medicare y Medicaid (CMS) permitieron un período de gracia de un año para fines de facturación. En pocas palabras, CMS otorgó clemencia a los médicos por 12 meses. Mientras los doctores codifiquen en la categoría correcta para una enfermedad, incluso si no fuera el código preferido, no serían penalizados por CMS y su atención debería estar cubierta. Ese ya no es el caso.
Si en algún momento recibe una factura que no cree que deba pagar, comuníquese con el consultorio de su médico. Es posible que hayan usado el código ICD-10 incorrecto. Su médico puede cambiar el código de diagnóstico a uno que le brinde la cobertura de seguro que necesita.
Una palabra de Verywell
Los médicos son más versados en el cuidado médico que en la facturación médica. Con más de 155,000 códigos ICD-10 disponibles, es posible que su médico elija uno equivocado. Si Medicare niega el pago de los servicios debido a un error de codificación, debe pagar de su bolsillo. Conoce tus derechos. Póngase en contacto con la oficina de facturación de su proveedor de atención médica si encuentra alguna discrepancia en su facturación.

