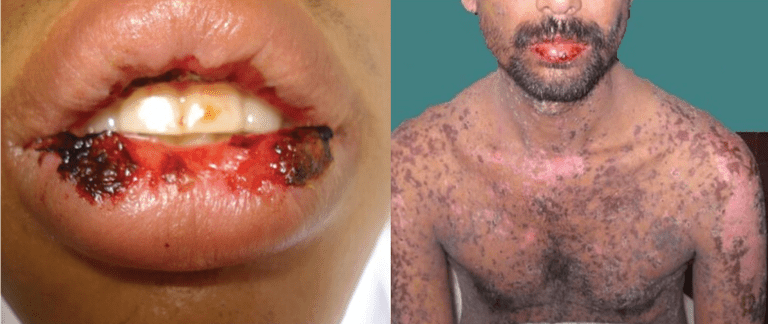
El Síndrome de Stevens-Johnson (SJS) es una condición de la piel rara pero potencialmente mortal en la capa más externa de la piel (epidermis) que se separa de la capa entre la dermis (epidermis), lo que resulta en la muerte rápida del tejido.
Si bien el SJS puede ser causado por varias infecciones, incluidas las paperas y la tifoidea, están más asociadas con la hipersensibilidad a los medicamentos.
La hipersensibilidad ocurre cuando la exposición de un determinado medicamento desencadena una respuesta inmune anormal en la que el cuerpo ataca sus propias células y tejidos.
Ciertos medicamentos antirretrovirales utilizados para tratar el VIH están asociados con un mayor riesgo de SJS, incluidos Viramune (nevirapina), Ziagen (abacavir) e Isentress (raltegravir).
Los antibióticos, particularmente las sulfamidas, también están frecuentemente implicados en eventos SJS. De hecho, el uso de la rifampicina antituberculosis puede aumentar el riesgo de SJS en personas con VIH hasta en un 400 por ciento.
Síntomas
SJS a menudo comienza con síntomas leves como fatiga generalizada, fiebre y dolor de garganta. Esto es seguido comúnmente por la aparición de lesiones dolorosas en las membranas mucosas de la boca, los labios, la lengua y los párpados internos (y ocasionalmente el ano y los genitales). También puede involucrar grandes porciones de la cara, el tronco, las extremidades y las plantas de los pies, que se manifiestan con ampollas de aproximadamente una pulgada de tamaño.
Los síntomas generalmente aparecen dentro de las primeras dos semanas de comenzar una nueva terapia. Si no se trata y las drogas no se detienen, puede causar daño a los órganos y provocar daños en los ojos, ceguera o incluso la muerte. La sepsis, una afección que progresa rápidamente y pone en peligro la vida, puede producirse cuando las bacterias de una infección SJS ingresan al torrente sanguíneo y se diseminan por todo el cuerpo, causando un shock tóxico y una falla orgánica.
SJS a veces se confunde con eritema multiforme, una hipersensibilidad a un medicamento que se manifiesta con erupciones rosadas o rojas elevadas. SJS, por el contrario, se asocia con una erupción ampollosa que puede fusionarse para formar grandes láminas de piel desprendidas. Incluso en la etapa inicial de la presentación, muchos médicos describen las erupciones de SJS como enojadas debido a su apariencia dolorosa e inflamada.
Tratamiento
La interrupción del medicamento sospechoso es la primera prioridad si se sospecha SJS. En casos severos, el tratamiento de SJS es similar al de pacientes con quemaduras graves, incluido el mantenimiento de líquidos, el uso de apósitos no adhesivos, control de temperatura y terapia de apoyo para controlar el dolor y la nutrición.
Una vez que se detiene un medicamento debido a SJS, nunca se debe reiniciar
Riesgo
Si bien SJS puede afectar a cualquier persona, hay algunos que parecen estar genéticamente predispuestos a la afección. La investigación sugiere que las personas con el gen HLA-B 1502 son más propensas a desarrollar SJS con el mayor riesgo incrementado observado en personas de ascendencia china, india y del sudeste asiático.
Además de los medicamentos mencionados anteriormente, una serie de medicamentos comúnmente recetados también están relacionados con SJS. Incluyen: anti Medicamentos antiinflamatorios no esteroideos (AINE) como paracetamol, ibuprofeno y naproxeno sódico
- Penicilina
- Medicamentos contra la gota como el alopurinol
- Anticonvulsivos utilizados para tratar la epilepsia
- Los antipsicóticos se usan para tratar los trastornos mentales
- Radioterapia

