La TVP puede ocurrir en las venas por encima de la rodilla (es decir, en las venas ileofemorales de la ingle y el área del muslo) o en las venas debajo de la rodilla (es decir, en las venas de la pantorrilla).
El riesgo de embolia pulmonar es mucho menor cuando la TVP se aísla del área de la pantorrilla.
¿A quién le da DVT?
La TVP se observa con mayor frecuencia en personas que han permanecido inmóviles durante largos períodos de tiempo, por ejemplo, después de una cirugía reciente, accidente cerebrovascular, parálisis o recuperación de un trauma. La TVP también ocurre con mayor frecuencia en personas con enfermedades malignas o cardíacas, y (especialmente en mujeres) en los obesos y en los fumadores. El uso de píldoras anticonceptivas y terapia de reemplazo hormonal aumenta significativamente el riesgo de TVP.
Síntomas de la TVP
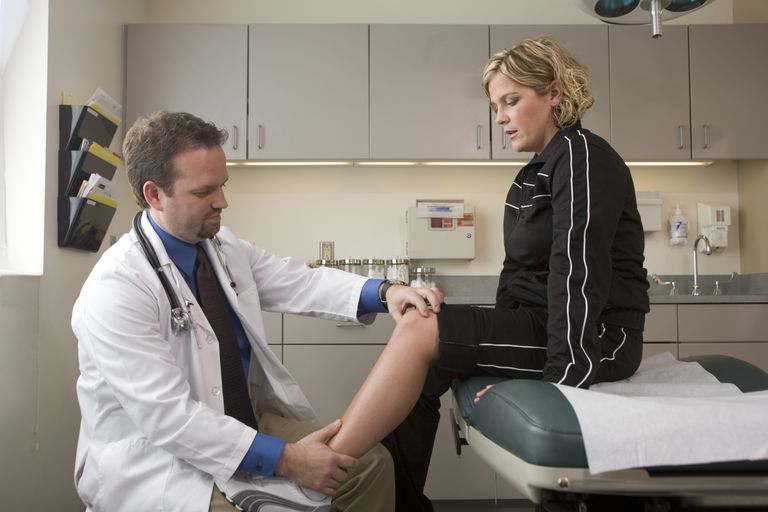
Los síntomas más comunes de la TVP son hinchazón, dolor y enrojecimiento en la pierna afectada. Estos síntomas pueden variar de leves a incapacitantes.
Diagnóstico de TVP
Cuando hay TVP presente, el tratamiento inmediato con terapia anticoagulante (ver a continuación) reducirá notablemente los síntomas, así como las probabilidades de desarrollar embolia pulmonar. Sin embargo, los mismos síntomas que se observan con la TVP también ocurren en otras afecciones médicas, que incluyen infecciones de la piel, desgarros musculares, varios tipos de afecciones de la rodilla e inflamación de las venas superficiales de las piernas, y el tratamiento para todas estas afecciones es diferente. .
Por lo tanto, cada vez que se sospecha TVP, es importante hacer un diagnóstico definitivo.
En el pasado, hacer un diagnóstico firme de TVP requería un procedimiento invasivo llamado venografía, en el que se inyectaba tinte en las venas de las piernas, y se realizaban imágenes de rayos X, buscando obstrucciones causadas por coágulos de sangre. Afortunadamente, la necesidad de venografía ha sido reemplazada casi por completo en los últimos años por la disponibilidad de dos pruebas no invasivas: pletismografía de impedancia y ultrasonido de compresión.
En la pletismografía de impedancia, se coloca un manguito (similar a un manguito de presión arterial) alrededor del muslo y se infla para comprimir las venas de las piernas. El volumen de la pantorrilla se mide (por medio de electrodos que se colocan allí). El manguito se desinfla, permitiendo que la sangre que ha sido atrapada en la pantorrilla fluya a través de las venas. La medición del volumen de la pantorrilla se repite. Si hay TVP presente, la diferencia de volumen (con el manguito inflado versus el manguito desinflado) será menor que lo normal, lo que indica que las venas están parcialmente obstruidas por un coágulo de sangre.
El ultrasonido de compresión es una variación de la técnica de ultrasonido comúnmente utilizada, en la que las ondas de sonido se aplican al tejido mediante una sonda, y una imagen se construye a partir de las ondas de sonido que regresan. En el ultrasonido de compresión, la sonda de ultrasonido se coloca sobre la vena y se produce una imagen de ultrasonido de la vena. La vena se comprime (empujándola con la sonda de ultrasonido). Si la TVP está presente, la vena es relativamente firme (debido a la presencia de un coágulo) y se reduce su compresibilidad.
Cuando se sospecha la TVP, el diagnóstico generalmente se puede confirmar o rechazar mediante el uso de cualquiera de estas pruebas no invasivas.
Debido a que relativamente pocos hospitales comúnmente realizan pletismografía, mientras que cada hospital moderno realiza decenas de pruebas de ultrasonido cada día, la prueba de ultrasonido de compresión se usa con más frecuencia para diagnosticar la TVP.
Tratamiento de la TVP
El tratamiento básico de la TVP es el uso de medicamentos anticoagulantes (anticoagulantes), tanto para prevenir una mayor coagulación de la sangre en las venas de las piernas como para reducir las posibilidades de desarrollar una embolia pulmonar.
Tan pronto como se diagnostica la TVP, generalmente se recomienda iniciar la terapia inmediatamente con uno de los derivados de la heparina (como Arixtra o fondaparinux) que puede administrarse mediante inyecciones subcutáneas (debajo de la piel).
Estos medicamentos proporcionan un efecto anticoagulante inmediato.
Una vez que se inicia esta terapia aguda, se puede iniciar un tratamiento más crónico con Coumadin. Por lo general, toma varios días hasta una semana o más antes de que Coumadin sea completamente efectivo, y se ha determinado su dosificación correcta. Una vez que la dosificación de Coumadin se ha ajustado y la droga está funcionando de manera óptima, el derivado de heparina se puede detener.
Si bien el fármaco anticoagulante Pradaxa (dabigatrán) más nuevo se ha probado en pacientes con TVP y parece efectivo, aún no ha sido aprobado por la FDA para este uso.
El tratamiento anticoagulante para la TVP generalmente se continúa durante al menos tres meses. Si la TVP es recurrente, si la causa subyacente (como la insuficiencia cardíaca) aún está presente, o si se ha producido una embolia pulmonar de gran tamaño, el tratamiento generalmente se continúa indefinidamente.
Además de la anticoagulación, es importante que las personas con TVP caminen con frecuencia y eviten situaciones en las que necesiten permanecer sentados durante períodos prolongados. Las medias de compresión, que ayudan a que las venas de las piernas devuelvan la sangre al corazón, también son útiles, y se deben considerar con fuerza durante al menos dos años después de que se haya producido la TVP.
Con el tratamiento adecuado, la mayoría de las personas que tienen TVP pueden recuperarse por completo.

